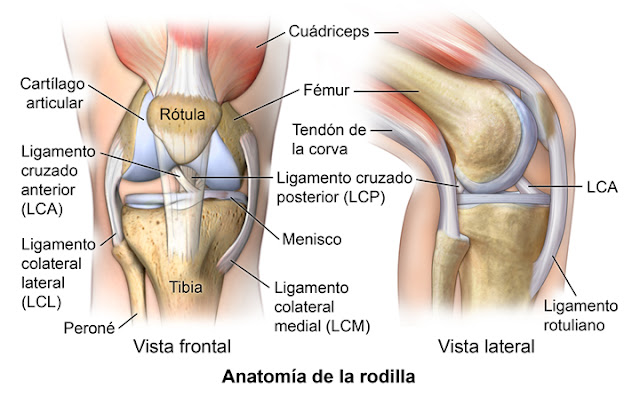
La articulación de la rodilla es la más grande y
una de las más complejas del cuerpo. Es un articulación troclear bicondílea y
sinovial situada entre los cóndilos del fémur y la tibia, con la rótula en
sentido anterior. La articulación de la rodilla satisface los requisitos de una
articulación que soporta el peso del cuerpo y combina considerable estabilidad,
sobre todo en extensión. Por lo general, la estabilidad y movilidad son
funciones incompatibles en una articulación, razón por la cual la mayoría de las
articulaciones sacrifican una por la otra; sin embargo en la rodilla ambas
funciones están aseguras por la interacción de ligamentos y músculos y por los
complejos movimientos de deslizamiento y rodamiento de las superficies articulares.
No obstante de tener superficies articulares esenciales para que la movilidad
sea grande, la hace vulnerable a sufrir distenciones y luxaciones. La
articulación de la rodilla desempeña un papel importante durante la locomoción,
pues acorta y alarga las extremidades inferiores. También puede decirse que
trabaja mediante compresión axial bajo la acción de la gravedad. Al estar
dotada de músculos poderosos, actúa junto con la articulación del tobillo como
un poderoso propulsor del cuerpo. Soporta y absorbe tensiones vigorosas que
producen de los movimientos laterales del cuerpo en el plano frontal y de las
rotaciones axiales en plano transverso (1).
1. ¿Qué es la tendinopatía rotuliana?
La
tendinopatía rotuliana o rodilla de saltador suele ocurrir e la unión rotulianotendinosa.
Es una reacción inflamatoria debida a una distención en esta unión entre la
rótula y el tendón (2). Se
caracteriza por dolor en la zona anterior de la rodilla que aumenta con la
presión sobre el tendón rotuliano, cerca de su inserción en la rotula. El
termino rodilla de saltador se debe su aparición a la elevada frecuencia con
que esta patología se da en atletas que incluyen el salto como parte
indispensable y continuada de su actividad deportiva. Existen cuatro posibles
lugares de localización de la tendopatía rotuliana, que guarda relación con el
lugar de inserción del tendón cuadricipital
o del tendón rotuliano : 1) polo inferior de la rótula; 2) tuberosidad
tibial anterior; 3) inserción del tendón cuadricipital en el polo superior de
la rótula, y 4) cuerpo del tendón rotuliano (3).
2. Causas y mecanismo de lesión de la
tendinopatía rotuliana
La
causa más frecuente de tendinopatía rotuliana es el desequilibrio entre los
componentes medial y lateral del cuádriceps, lo que da lugar a un estiramiento
desigual del tendón rotuliano. Suele asociarse con movilización excéntricas de
la rotula, con el pie plano o cavo, con la rotación externa o con la colocación
del peso corporal excesivo hacia atrás. También se asocia con un excesivo
desarrollo del lado lateral del muslo y/o en
presencia de un tendón de Aquiles falta de elasticidad (2)
La
tendinopatía rotualidad aparece en aquellos deportes en los cuales el aparato
extensor es solicitado repetitivamente sobre todo durante la extensión, bien
sea de forma brusca (saltos) o mantenerla durante un tiempo largo
(levantamiento de pesas). También se da en aquellos deportes en los que se
producen movimientos de aceleración y desaceleración, freno y cambio de
dirección brusco. Por eso es mas frecuente en deportes como el futbol, vóleibol,
baloncesto, salto de altura, corredores, artes marciales (karate, taekwondo)
(4).
3. Signos y síntomas de la tendinopatía
rotuliana
Común a todas las
tendinopatias, el síntoma más significativo e invalidante es el dolor sordo (3).
·
Dolor e inflamación del tendón rotuliano (6).
·
Dolor al realizar ejercicios excéntricos de
rodilla (6).
·
Sensibilidad a la palpación y rigidez en la
zona (3).
·
Disminución funcional a la realización del
movimiento lesional (6).
·
Perdida de equilibro (4).
·
Tumefacción local (9).
El dolor puede forzar a
cambiar el tipo de movimiento y con ello provocar otra lesión como distención
muscular (10).
4. Diagnóstico y pruebas especiales de la
tendinopatía rotuliana
El diagnóstico de la tendinopatía
rotuliana se establece a partir de la historia, el examen de rodilla y, sobre
todo, la palpación del tendón y sus inserciones. Es importante incluir en este
apartado la palpación de la grasa de Hoffa, ya que con frecuencia se presenta
indurada y sensible a la presión en estos casos. La posición de la rótula tiene
un papel esencial en el establecimiento del diagnostico, ya que puede presentar
una anomalía biomecánica o posicional que dé lugar a patología por si misma.
Una rótula lateralizada o rotada somete al tendón rotuliano a una tracción
continua. De igual modo al estado de tensión del cuádriceps, en especial del
recto anterior, se debe de examinar minuciosamente, pues la presencia de
restricciones miofasciales puede alterar la posición de la rótula (3).
En un segundo punto a
valorar es el tamaño y la funcionabilidad muscular, observar si hay debilidad o
atrofia de cuádriceps y en especial el vasto interno.
Las pruebas diagnósticas complementarias
1) Radiologías simples: Aunque no es una prueba
vital para evaluar las estructuras tendinosas, la radiología simple puede
ayudar a excluir otra patología como tumores óseos que se manifiesten
clínicamente como lesiones tendinosas o calcificaciones de partes blandas.
2) Ecografías: Es la prueba más utilizada
en la actualidad tanto por su fiabilidad como por la facilidad para realizarla.
La ecografía aporta una buena imagen del estado de las fibras de colágeno, así
como los vasos nuevos que hay alrededor del tendón. Una de las claves de la
ecografía es que es una exploración dinámica que permite complementar la
exploración clínica. Aporta, pues, información trascendente de la funcionalidad
del tendón.
3) Resonancia magnética: es hoy menos utilizada que la
ecografía, a pesar de que nos proporciona imágenes con información
considerable. Aporta así mismo datos sobre el estado de otras estructuras
articulares y es vital en el diagnóstico diferencial. La principal ventaja de
la RM frente a la ecografía es que proporciona una visión reproducible del área
de estudio en múltiples planos; asimismo, permite descartar otras patologías de
origen no tendinoso (7).
Una
prueba especial como diagnóstico diferencial utilizada en ortopedia y
traumatología es la prueba de Dreyer
·
- Prueba de Dreyer
Objetivo: Valora el desgarro tendinoso
del cuádriceps por la parte superior del margen rotuliano.
Procedimiento: El paciente se encuentra
en decúbito supino y se le pide
que levante la pierna extendida. Si no
es capaz de hacerlo, el clínico estabiliza, con ambas manos, el tendón del
cuádriceps proximalmente a la rótula y le pide de nuevo que levante la pierna.
Valoración: Si el paciente es capaz de
levantar la pierna en el segundo
intento, debe sospechar e un desgarro
del tendón del cuádriceps (o fractura rotuliana antigua) (8)
5. Tratamiento Fisioterapéutico de la
tendinopatía rotuliana
La evaluación terapéutica
debe de estar basada en la evidencia clínica y claramente enfocada a disminuir
el dolor. El segundo objetivo es recuperar la funcionalidad óptima del tejido
lesionado (3).
1.
Corrección de los factores biomecánicos
predisponentes: consiste en corregir cualquier alteración de la cadena
cinética. La rotula tiene que estar biomecánicamente centrada (3).
2.
Elastificación del comportamiento externo
de la rótula: en la tendinopatía rotuliana es frecuente que exista una tracción
externa excesiva de la rotula. 1) Por ello el fisioterapeuta posiciona al
paciente decúbito lateral, con la rodilla levemente flexionada a 30°. El fisioterapeuta
aplica la eminencia tenar en sentido medial. 2) Se realiza estiramiento activo
de toda la musculatura de la cadena anterior, flexores de cadera y rotadores
internos (3).
3.
Flexibilización selectiva: trabajar la
flexibilidad de la musculatura del cuádriceps, recto anterior, isquiotibiales
(bíceps femoral), tensor de la fascia lata y tríceps sura. estiramientos
miofascial de la musculatura anterior y posterior (3).
4.
Masaje: descontracturante del cuádriceps y
tríceps sural, el masaje ayudara a la disminución del dolor de aparición tardía
asociado al trabajo excéntrico (3).
5.
Electroterapia: aplicación de ultrasonido
en la fase proliferativa, durante unos 7 minutos (3).
6.
Tratamiento de puntos gatillo: a
musculatura de las fibras medias del vasto lateral y el tensor de la fascia
lata (3).
7.
Restablecer la capacidad de absorción del
impacto: uno de los objetivos básicos de la fisioterapia es restablecer la
movilidad de la rodilla y tobillo (3).
8.
Programa excéntrico: calentamiento sin
aplicar ejercicios que impliquen extensión de rodilla. Estiramientos estáticos,
globales de toda la musculatura de miembro inferior (3). Programa
principal donde se aplique ejercicios por fases. Enfriamiento con estiramientos
estáticos como al comienzo, criomasaje (3).
9.
Reeducación de los patrones motores: una
vez concluido el patrón de aprendizaje del patrón normal (marcha o gesto
deportivo) este se incluirá en distintos ejercicios de forma continua en el
programa de fortalecimiento previo al retorno de la practica deportiva (3).
6. Conclusiones y Recomendaciones para la
tendinopatía rotuliana.
El deportista debe
efectuar ejercicios de calentamiento y estiramientos previos al entrenamiento y
calentar localmente la zona afectada con infrarrojos, órtesis (rodillera) y
otros métodos con el objetivo de situar el tendón con una temperatura y
elasticidad óptima para el desenlace físico (9). La prevención a
esta lesión requiere un cuádriceps fuerte y un buen equilibrio de fuerza entre
los músculos que rodean la rodilla. Cabe esperar un completa recuperación sin
efectos residuales si se aplica un buen tratamiento. Ocasionalmente la lesión
recidiva debido a un ligamento (tendón) rotuliano débil, especialmente en los
deportistas de edad avanzada (5).
Bibliografía
·
(1)
Plastonga. N .Anatomía y movimiento humano. Barcelona: Paidrotibo; 2000.
·
(2) Howse.
J. Técnica de la danza y prevención de lesiones. Barcelona: Pidrotibe; 2002.
·
(3)
Jurado. A. Tendón, valoración y tratamiento en fisioterapia. Badalona:
Paidrotibo; 2008.
·
(4)
Sanchis. V. Cirugía de la rodilla. Madrid: Medica panamericana; 1995.
·
(5) Walker.
B. La anatomía de las lesiones deportivas. Badalona: Paidrotibo; 2010.
·
(6) Diez.
R. Cuando el arte se convierte en ciencia. Wanceulen; 2010.
·
(7) Guia
de práctica clínica de las tendinopatias: diagnostico, tratamiento y
prevención. Apunts Med Sport. 2012; 47 (176): 143-168.
·
(8)
Buckup. K. Pruebas clínicas para patología ósea, articular y muscular.
Barcelona: Masson; 1997.
·
(9)
Dr lloret. M. 1020 Ejercicios y actividades de readaptación motriz. Barcelona:
Paodrotibo; 2002.
·
(10) Kaplan.
M. Guia de lesiones del deportista. Barcelona: Hispano Europea; 2004.





Genial artículo! Da gusto encontrar información de calidad en blogs de fisioterapia ;)
ResponderEliminarEs importante, cuando hablamos de salud, acercarse al profesional adecuado. En mi caso, siempre voy al mismo psicólogo.
ResponderEliminarGracias por esta información de valor.
La tendinitis rotuliana es una lesión en el tendón que conecta la rótula con la tibia. La tendinitis rotuliana, también conocida como “rodilla de saltador”, es más común en atletas cuyos deportes incluyen saltos frecuentes, como el baloncesto y el voleibol. Sin embargo, las personas que no practican deportes de salto pueden sufrir tendinitis rotuliana. La prevención es importante pero también debe de consultar a su medico fisioterapeuta si continúa o empeora.
ResponderEliminarEl tratamiento de ondas de choque lleva mucha energía a los puntos dolorosos y tejidos musculoesqueléticos y produce la regeneración de los tejidos enfermos y lesionados con muy buenos resultados.
ResponderEliminarHalo, sou Helena Julio, do Equador, quero falar bem sobre o senhor Benjamin sobre esse assunto. me dá apoio financeiro quando todos os bancos da minha cidade recusaram meu pedido de concessão de um empréstimo de 500.000,00 USD, eu tentei tudo o que pude para obter um empréstimo de meus bancos aqui no Equador, mas todos eles me recusaram porque meu crédito era baixo, mas Com a graça de Deus, conheci o Sr. Benjamin, então decidi tentar solicitar o empréstimo. com a vontade de Deus, eles me concedem um empréstimo de 500.000,00 USD o pedido de empréstimo que meus bancos aqui no Equador me recusaram, foi realmente incrível fazer negócios com eles e meus negócios estão indo bem agora. E-mail / WhatsApp Entre em contato se desejar aplicar um empréstimo a eles. Lfdsloans@outlook.comWhatsApp Contact: + 1-989-394-3740.
ResponderEliminarEs horrible querer hacer algo y que un dolor te lo impida.
ResponderEliminarDesde que empecé a ir al fisio y me recomendó usar una rodillera para hacer deporte como complemento a sus tratamientos, he podido empezar a correr de nuevo.
YA voy por los 10k, ahora a por la media!
Un saludo
Muchas gracias por este blog, es muy importante cuidarse y acudir a expertos cuando se notan molestias, antes de que vayan a más.
ResponderEliminar